PSORIJATIČNI ARTRITIS KOD PSORIJAZE
Kako nastaje psorijatični artritis, manifestacije i simptomi psorijatičnog artritisa. Kako se leči artritis povezan sa psorijazom
Psorijatični artirtis je upalna reumatska bolest nepoznate etiologije koja se javlja kod pacijenata sa psorijazom. U postavljanju dijagnoze ključno je prepoznati tipične znakove bolesti, a od velike pomoći su laboratorijska i slikovna dijagnostika. U terapiju sve više prodiru biološki lekovi koji predstavljaju veliki napredak u lečenju ove bolesti.
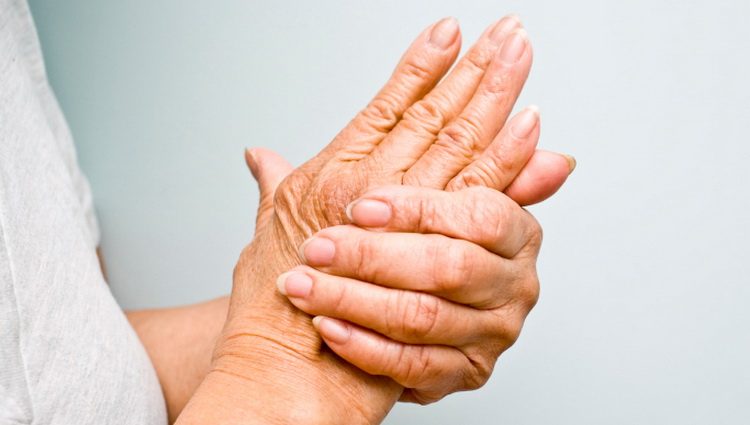
Prsti vremenom dobijaju kobasičast izgled kod psorijatičnog artritisa
Psorijaza i psorijatični artritis su autoimune bolesti koje nastaju reakcijom imunog sistem tela. Ova upalna reumatska bolest je podjednako zastupljena kod muškaraca i žena, pojavljuje se u različitoj životnoj dobi, najčešće između 30. i 50. godine života. U zemlji od psorijaze boluje oko 2 % stanovništva, a čak u 50 % slučajeva javlja se prije 25. godine života. Ustanovljeno je da 22 % obolelih primećuje simptome psorijatičnog artritisa: bol i toplinu u zglobovima, bol koja se premešta od zgloba do zgloba i natečeni prsti na rukama i nogama.
Psorijatični artritis predstavlja hroničnu upalnu reumatsku bolest koja se, s obzirom da često zahvata i aksijalni skelet odnosno kičmu, ubraja u skupinu seronegativnih spondiloartritisa. Kako samo ime bolesti govori, radi se o artritisu koji je povezan s psorijazom te, iako se na prvi pogled može činiti da je postaviti dijagnozu psorijačitnog artritisa lako, to nije uvek slučaj. Naime, pojava artritisa može prethoditi pojavi psorijaze, dok s druge strane svaki artritis koji se javlja u psorijazi nije uvek psorijatični artritis. Iako postoje zglobovi karakteristični upravo za ovaj oblik artritisa, gotovo svaki zglob može biti zahvaćen.
O povezanosti psorijaze i artritisa zna se još od sredine 19. veka, iako se kao priznati i zaseban entitet psorijatični artritis spominje tek u drugoj polovini 20. veka. Različite epidemiološke studije ukazuju na različitu pojavnost ove vrste artritisa u psorijazi koja se kreće između 6 i 48%. Takvoj razlici verovatno doprinose i različiti klasifikacijski i dijagnostički kriteriji koji se koriste u postavljanju dijagnoze psorijatičnog artritisa.
Klinička slika psorijatičnog artritisa
Vrlo važno kliničko i patogenetsko obeležje bolesti je entezitis, tj. upala na mestu hvatišta tetiva. On je najčešće prisutan na hvatištu Ahilove tetive i plantarnim fascijama stopala, premda se može razviti i na drugim entezama. Drugo karakteristično obeležje bolesti koje se javlja u otprilike 35% bolesnika s psorijatičnim artritisom su zadebljanja prstiju koja nalikuju kobasicama – tzv. „kobasičasti“ prsti ili daktilitis.
Psorijatični artritis najčešće se javlja kao asimetrični oligoartitis velikih zglobova koji je često praćen daktilitisom. Karakteristično (iako ređe) je zahvatanje distalnih interfalangealnih zglobova uz karakteristične promene na noktima, dok je oblik mutilirajućeg artritisa s osteolizom malih kostiju na prstima redak, ali vrlo specifičan oblik.
Neretko, bolesnici koji imaju zahvaćeni aksijalni skelet imaju i recidivirajuće upale prednjeg oka. Mogu se javiti i psorijatične kožne promene nakon kojih sledi artritis, premda se kožna i zglobna bolest mogu javiti istovremeno.
Sam artritis u psorijazi može biti simetričan i nalik reumatoidnome artritisu. U oko 50% bolesnika s psorijatičnim artritisom može se javiti zahvatanje aksijalnog skeleta, a ređe (u oko 5% bolesnika) imamo izolirano zahvatanje askijalnog skeleta (tzv. asimetrični sakroiletis i/ili spondilitis).
Postavljanje dijagnoze
Laboratorijska i slikovna dijagnostika
Imperativ je postaviti dijagnozu psorijatičnog artritisa što ranije, u čemu nam je od pomoći svakako i laboratorijska dijagnostika – prvenstveno ubrzana sedimentacija eritrocita (SE) i povišeni C-reaktivni protein (CRP). Negativni reumatoidni faktor (RF) javlja se u oko 95% bolesnika, a IgA je povišen u dve trećine bolesnika. U nekim slučajevima od pomoći nam je i HLA-tipizacija periferne krvi.
Klasična radiološka obeležja psorijatičnog artritisa uključuju formiranje novih kostiju na entezama, resorpciju kosti ili osteolizu, asimetrični sakroileitis i karakteristična obeležja deformiteta prstiju šaka poput „olovke u šoljici“ koji predstavljaju kombinaciju formiranja nove kosti i osteolize. U ranoj fazi bolesti promene su međutim minimalne ili nespecifične.
Bolesnici s ovim oblikom artritisa dužim od dve godine na prvom pregledu imaju znatno veći broj funkcionalno oštećenih zglobova te zglobova s radiološkim oštećenjima nego bolesnici s bolesti kraćom od dve godine, dok se u broju zglobova s aktivnom upalom i stupnju kožnih promena te dve skupine ne razlikuju.
Primena ultrazvučnog pregleda i magnetske rezonance može nam biti od značajne pomoći kod postavljanja dijagnoze, a te tehnike pomažu i u razumevanju mehanizama bolesti. Istraživanje koje je uspoređivalo ultrazvuk, magnetnu rezonancu i klasične radiograme je pokazalo da su i ultrazvuk i magnetna rezonanca znatno osetljiviji u vizualizaciji upale i destruktivnih promena prstiju na rukama i nogama.
Medikamentozna terapija psorijatičnog artritisa
Cilj lečenja psorijatičnog artritisa je klinička remisija ili barem slaba aktivnost bolesti. U kliničkoj praksi remisija se obično definiše odsutnošću upaljenih zglobova i urednom vrednošću CRP-a. Nesteroidni antireumatici su vrlo često prvi lek izbora u lečenju ovog oblika artritisa. Ukoliko bolesnik ima barem jedan bolan i upaljen zglob i/ili bolnu entezu i/ili prst s daktilitisom i/ili upalnu bol u leđima, tada smatramo da bolesnik ima aktivni psorijatični artritis.
Ukoliko je zahvaćeno manje od pet zglobova preporučuju se lečenje s nesteroidnim antireumaticima i/Ili lokalne infiltracije glukokortikoida, te ukoliko u roku od 3-6 meseci ne dolazi do povlačenja znakova upale potrebno je primeniti lekove iz skupine DMARD (od engl. disease modifying anti-rheumatic drugs).
Nadalje, ukoliko je već kod prvog susreta s bolesnikom prisutno više od pet aktivnih zglobova ili jako funkcionalno oštećenje zbog aktivnosti ili su već ranije korišćeni glukokortikoidi, svakako je potrebno primeniti DMARD. Lekovi izbora iz ove skupine su metotreksat (kojeg primenjujemo u dozi do 25 mg nedeljno) te leflunomid, a alternative su sulfasalazin i ciklosporin A.
Ukoliko i nakon primene metotreksata u punoj dozi tokom šest meseci i dalje imamo loše prognostičke faktore, u obzir dolazi primena biološkog leka, a ukoliko ih nemamo u obzir dolazi promena leka iz skupine DMARD ili kombinacija lekova. Ukoliko se navedenim ne postigne remisija ili minimalna aktivnost bolesti, sugeriše se biološka terapija.

